Na prośbę wielu uczestników Konferencji HPV Experts Summit 2024 rozpoczynamy premierowe prezentacje Wytycznych POLISHPV 2024 PTKiPSM, by umożliwić Państwu możliwie jak najszybsze zapoznanie się z ich treścią i jednocześnie natychmiastową implementację do praktyki klinicznej.
Prezentacje te będą publikowane w kolejnych tematycznych częściach na stronie Towarzystwa.
Część pierwszą poświęcamy najważniejszym ograniczeniom samej procedury kolposkopowej oraz ograniczeniom eliminacji HR-HPV indukowanej naszym potencjalnym postępowaniem terapeutycznym.
Część druga zaprezentuje zaktualizowany w Wytycznych POLISHPV 2024 minimalny protokół kolposkopowy dla polskich warunków, zachowujący zasadę „non inferiority” w stosunku do rekomendacji ASCCP 2019 z aktualizacjami.
Komitet Redakcyjny Wytycznych POLISHPV 2024:
prof. dr hab. n. med. Robert Jach
dr hab. n. med. Maciej Stukan
dr n. med. Martyna Trzeszcz
dr n. med. Wojciech Kolawa
lek. Maciej Mazurec
Wytyczne POLISHPV 2024 – podsumowanie część 1
- kolposkopia nie jest rekomendowana jako test pierwotny w prewencji wtórnej RSM w związku z niewystarczającą czułością metody i brakiem wymaganej walidacji klinicznej dla testu pierwotnego – nie jest rekomendowana jako pierwotny test skriningowy przez żadne poważne gremium naukowe na świecie,1
- w diagnostyce HPV-niezależnych raków szyjki macicy kolposkopia nie ma potwierdzonej skuteczności diagnostycznej jako test skriningowy; nie jest aktualnie znane przesiewowe narzędzie diagnostyczne o potwierdzonej skuteczności klinicznej dla detekcji HPV-niezależnych raków szyjki macicy; wiedza o prekursorach (stanach przedrakowych) tych nowotworów jest bardzo ograniczona, nie są one w pełni uwzględnione w najnowszej, 5. edycji klasyfikacji WHO 2020,2
- kolposkopia oparta o algorytmy uczenia maszynowego, tzw. „sztucznej inteligencji”, nie uzyskała do tej pory nigdzie na świecie walidacji do zastosowania w praktyce klinicznej, jest metodą eksperymentalną, na podstawie której nie mogą być podejmowane decyzje kliniczne; pełną odpowiedzialność medyczną i prawną za zastosowanie metody ponosi lekarz wykonujący badanie z jej użyciem,3
- w oparciu o dostępne dokumenty rekomendacyjne oraz piśmiennictwo nie ma aktualnie produktu leczniczego, suplementu diety (lub o działaniu miejscowym) czy wyrobu medycznego, o potwierdzonej skuteczności w eliminacji HR-HPV lub jej wspomaganiu czy przyspieszaniu.4
Skrócone komentarze do przedstawionych Wytycznych POLISHPV 2024
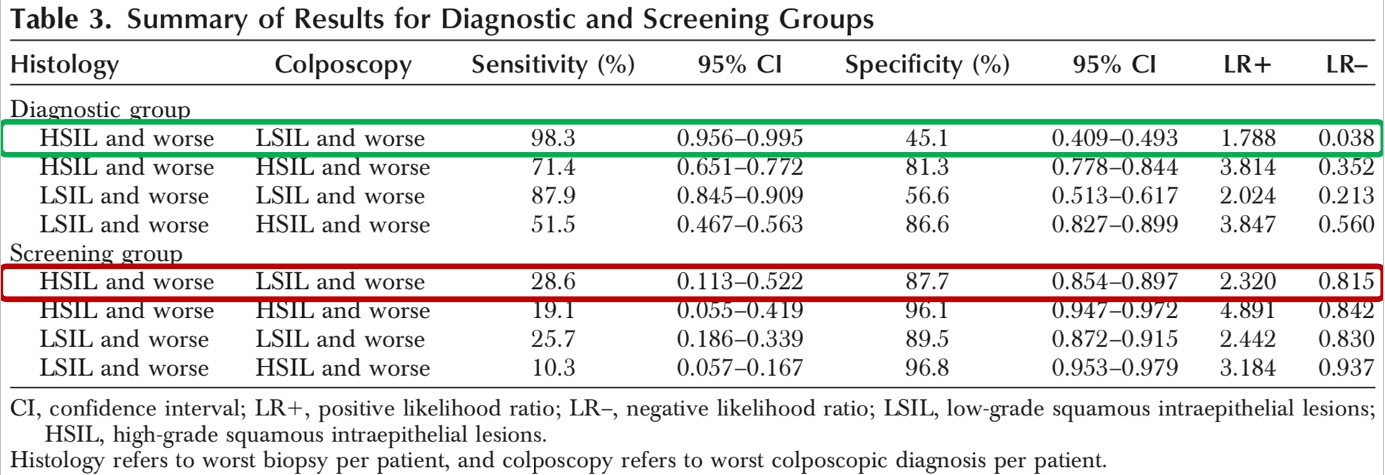
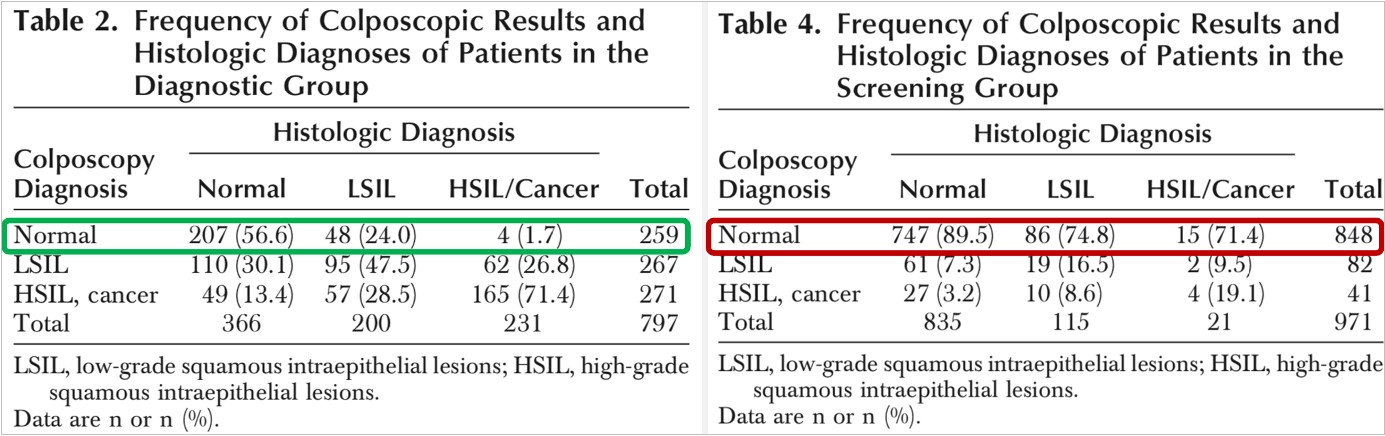
Ad. 1. Kolposkopia pozostaje tematem licznych badań klinicznych od kilku dziesięcioleci głównie jako narzędzie selekcji ryzyka HSIL/CIN2+ w grupach o podwyższonym ryzyku opartym o nieprawidłowe wyniki testów przesiewowych (pierwszo- i drugorzędowych), historycznie nieprawidłowych wyników cytologicznych. Jednym z nielicznych prospektywnych badań opartych na stosunkowo dużym materiale (1768 pacjentek), porównującym dokładność diagnostyczną kolposkopii w grupach ryzyka i przesiewowej, jest badanie Cantor SB i wsp. z wynikami zaprezentowanymi poniżej w tabelach 2-4 [1]. Badanie standaryzujące pobranie bioptatów celowanych i losowych, lub tylko losowych w przypadku braku zmian kolposkopowych, w każdym ocenianym przypadku, który wcześniej został zweryfikowany m. in. cytologicznie oraz testem HR-HPV. Przy tak ustalonym protokole kolposkopowym, definiując chorobę jako hHSIL+ („h” oznacza histologiczny), a próg odcięcia dla kolposkopii jako LSIL (aktualnie zmiany w stopniu 1 lub mniejsze zmiany kolposkopowe), uzyskano dla grupy ryzyka 98,3% czułość kolposkopii i 45,1% swoistość. W przypadku zdefiniowania choroby także jako hHSIL+, ale próg odcięcia dla kolposkopii jako HSIL (aktualnie zmiany w stopniu 2 lub większe zmiany kolposkopowe)), uzyskano dla grupy ryzyka 71,4% czułość kolposkopii i 81,3% swoistość. Z kolei w przypadku zdefiniowania choroby jako hLSIL+ i kolposkopowej diagnozy LSIL (stopień 1) osiągnięto czułość 87,9% i swoistość 56,6%. Określenie choroby jako hLSIL+ i diagnozy kolposkopowej HSIL (stopień 2) osiągnięta czułość spadła do 51,5% przy wzroście swoistości do 86,6%. Znacznie niższe wartości diagnostyczne czułości kolposkopii osiągnięto w grupie przesiewowej: próg dla choroby hHSIL+, próg dla kolposkopii HSIL (stopień 2) – czułość 19,1%, swoistość 96,1%; próg dla choroby hHSIL+, próg dla kolposkopii LSIL (stopień 1) – czułość 28,6%, swoistość 87,7%. Kolposkopia nie może więc być zalecana jako pierwotny test przesiewowy z wyłączeniem VIA zgodnie z rekomendacjami WHO 2021 [2] dla krajów o niskim indeksie rozwoju (HDI) oraz przyszłego potencjału uczenia maszynowego AVE [3].
Referencje:
1. Cantor SB, Cárdenas-Turanzas M, Cox DD, et al. Accuracy of colposcopy in the diagnostic setting compared with the screening setting. Obstet Gynecol. 2008;111(1):7-14
2. WHO guideline for screening and treatment of cervical pre-cancer lesions for cervical cancer prevention, second edition. Geneva: World Health Organization; 2021. License: CC BY-NC-SA 3.0 IGO. https://apps.who.int/iris/rest/bitstreams/1354685/retrieve (05.05.2022)
3. Perkins RB, et al. Use of risk-based cervical screening programs in resource-limited settings. Cancer Epidemiol. 2023;84:102369
Ad. 2. W dobie dokonującego się i oczekiwanego spadku bezwzględnej liczby raków szyjki macicy dzięki wdrożeniu HPV-zależnej strategii jego prewencji spodziewany jest wzrost w ogólnej liczbie RSM odsetka raków HPV-niezależnych, który aktualnie oceniany jest na ok. 5% [1]. W 2020 roku WHO w najnowszej 5. klasyfikacji nowotworów żeńskich narządów płciowych wskazała, że część RSM nie jest związana z infekcją HR-HPV i dotyczy to w szczególności raków gruczołowych, jednocześnie nie wskazując w nowej klasyfikacji prekursorów tych nowotworów [2]. Jest oczywiste, że wykrywanie ich dzięki narzędziom strategii HPV-zależnej jest niemożliwe, co w żadnym stopniu nie umniejsza skuteczności HPV-zależnej strategii prewencji RSM prowadzącej do jego populacyjnej eliminacji [3]. Abstrahując od różnych powodów HPV-niezależności RSM – od fałszywie negatywnej (związanej także z ograniczeniami diagnostycznymi) do prawdziwie negatywnej (prawdziwie HPV-niezależnej) kwestią kluczową są aktualne możliwości ich detekcji. Opierając się na zaktualizowanym przeglądzie piśmiennictwa z 2022 roku [4], najczęstszy z HPV-niezależnych gruczolakoraków Gastric-Type Adenocarcinoma (GCA), będący jednocześnie drugim najczęstszym spośród wszystkich gruczolakoraków szyjki macicy, obejmującym około 10% ich przypadków, występuje najczęściej w górnej części szyjki, stąd strefa transformacji pozostaje bez zmian kolposkopowych, ale w miarę rozwoju nowotworu szyjka może powiększać swoje rozmiary. Mogą być natomiast widoczne zmiany w badaniu ultrasonograficznym szyjki oraz MRI. Nie dysponujemy jednak aktualnie żadnymi wiarygodnymi badaniami, które wskazują skuteczne narzędzie skriningu tego nowotworu. Podobna sytuacja dotyczy pozostałych raków HPV-niezależnych szczególnie w kontekście ich wczesnego wykrywania, z podkreśleniem braku skutecznych metod detekcji ich prekursorów. Wiele z tych raków cechuje się agresywnym przebiegiem i niskim odsetkiem przeżyć. W ich detekcji nadzieje budzi diagnostyka molekularna.
Referencje:
1. Cancer Genome Atlas Research Network, Albert Einstein College of Medicine, Analytical Biological Services, et al. Integrated genomic and molecular characterization of cervical cancer. Nature 2017;543:378–84
2. WHO Classification of Tumours Editorial Board. Female Genital Tumours. In: WHO classification of tumours: female genital tumours. 5 edn. Lyon: International Agency for Research on Cancer, 2020: 631
3. Tjalma W. HPV negative cervical cancers and primary HPV screening. Facts Views Vis Obgyn 2018;10:107–13
4. Giamella L, et al. HPV-Negative Adenocarcinomas of the Uterine Cervix: From Molecular Characterization to Clinical Implications. Int J Mol Sci. 2022;23(33):15022
Ad. 3. Kolposkopia oparta o algorytmy uczenia maszynowego, tzw. „sztucznej inteligencji” (skrót ang. AI) nie może być zastosowana aktualnie jako narzędzie skriningowe RSM w żadnej sytuacji klinicznej. Zaawansowane i obiecujące badania trwają nad zastosowaniem AI w kolposkopii jako skuteczniejszej diagnostycznie alternatywy dla krajów o niskim HDI, które stosują jako test przesiewowy wzrokową ocenę z użyciem kwasu octowego (VIA), często przez nisko wykwalifikowany personel. Zastosowanie zautomatyzowanej oceny wizualnej (AVE), wykorzystującej sztuczną inteligencję w połączeniu z pozyskanymi cyfrowymi obrazami szyjki macicy, także przez personel nie-lekarski, jako procedury następowej po wybranych wynikach dodatnich testu HR-HPV z rozszerzonym genotypowaniem (poza typy 16 i 18) oraz z użyciem programów opartych o obliczenia ryzyka HSIL/CIN3+ może pozwolić w tych krajach na maksymalizację detekcji stanów przedrakowych, zminimalizować szkody i w konsekwencji zmniejszyć zachorowalność i śmiertelność z powodu raka szyjki macicy, rozwiązanie nie jest rekomendowane dla krajów o wysokim HDI [1].
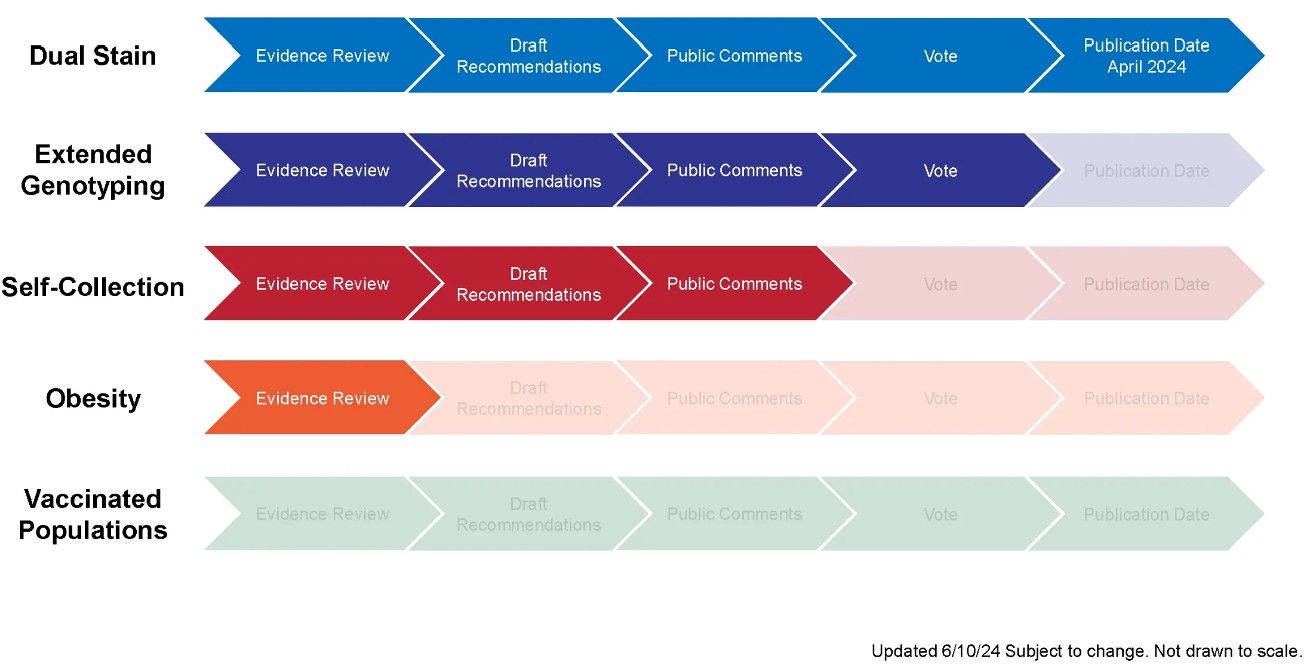
Wytyczne POLISHPV 2024 rekomendują w postępowaniu skriningowym oparcie się o aplikację mobilną ASCCP, która umożliwia precyzyjne wieloparametrowe postepowanie w oparciu o wartość ryzyka HSIL/CIN3+ z zastosowaniem tzw. Ciągłych Rekomendacji Uzgodnieniowych (ang. Enduring Consensus Guidelines) [2]. W dostępnych planach aktualizacyjnych konsensusu nie jest rozważane wdrożenie procedury kolposkopowej z wykorzystaniem AI. Zaawansowanie wskazanych planów przedstawia rycina poniżej [3].
Enduring Guidelines Timeline
Referencje:
1. Perkins RB, et al. Use of risk-based cervical screening programs in resource-limited settings. Cancer Epidemiol. 2023;84:102369
2. Wentzensen N, et al. Enduring Consensus Guidelines for Cervical Cancer Screening and Management: Introduction to the Scope and Process. J Low Genit Tract Dis. 2024;28(2):117-123
3. https://www.asccp.org/enduring-guidelines-process. Wyszukane 16/06/2024
Ad. 4. W oparciu o najnowsze dostępne kierunkowe referencje – w tym systematyczny przegląd 2324 opublikowanych badań, cytując podsumowanie: dowody na leczenie infekcji HPV i zmian śródnabłonkowych szyjki macicy za pomocą CAM (ang.: complementary and alternative medicine, pol.: medycyna komplementarna i alternatywna) są niskiej jakości ze względu na brak wystandaryzowanych, klinicznie istotnych wyników leczenia, brak standaryzacji produktów oraz niewielką liczbę raportów na temat działań niepożądanych i długoterminowych. Konieczne są przyszłe duże, randomizowane badania kontrolne w celu dalszej oceny skuteczności i bezpieczeństwa terapii CAM w leczeniu infekcji HPV i zmian śródnabłonkowych szyjki macicy [1,2]. Powyższe rozstrzyga o merytorycznym uzasadnieniu zaprezentowanych odnośnych zaleceń Wytycznych POLISHPV 2024.
Referencje:
1. Walsh CJ, et al. A Scoping Review of Complementary and Alternative Medicine for Human Papillomavirus Infections and Cervical Dysplasia. J Low Genit Tract Dis. Published online May 13, 2024
2. Nowakowski A. Cervical cancer – a preventable (?) disease in Poland. Ginekol Pol. 2023;94(12):947-949.
Zapraszamy do 2. części podsumowania już wkrótce,
Komitet Redakcyjny Wytycznych POLISHPV 2024 PTKiPSM




